- Home
- Profilo
- Dermatologia Clinica
- Malattie del capello
- Precancerosi e tumori cutanei
- Dermatologia allergologica
- Micosi
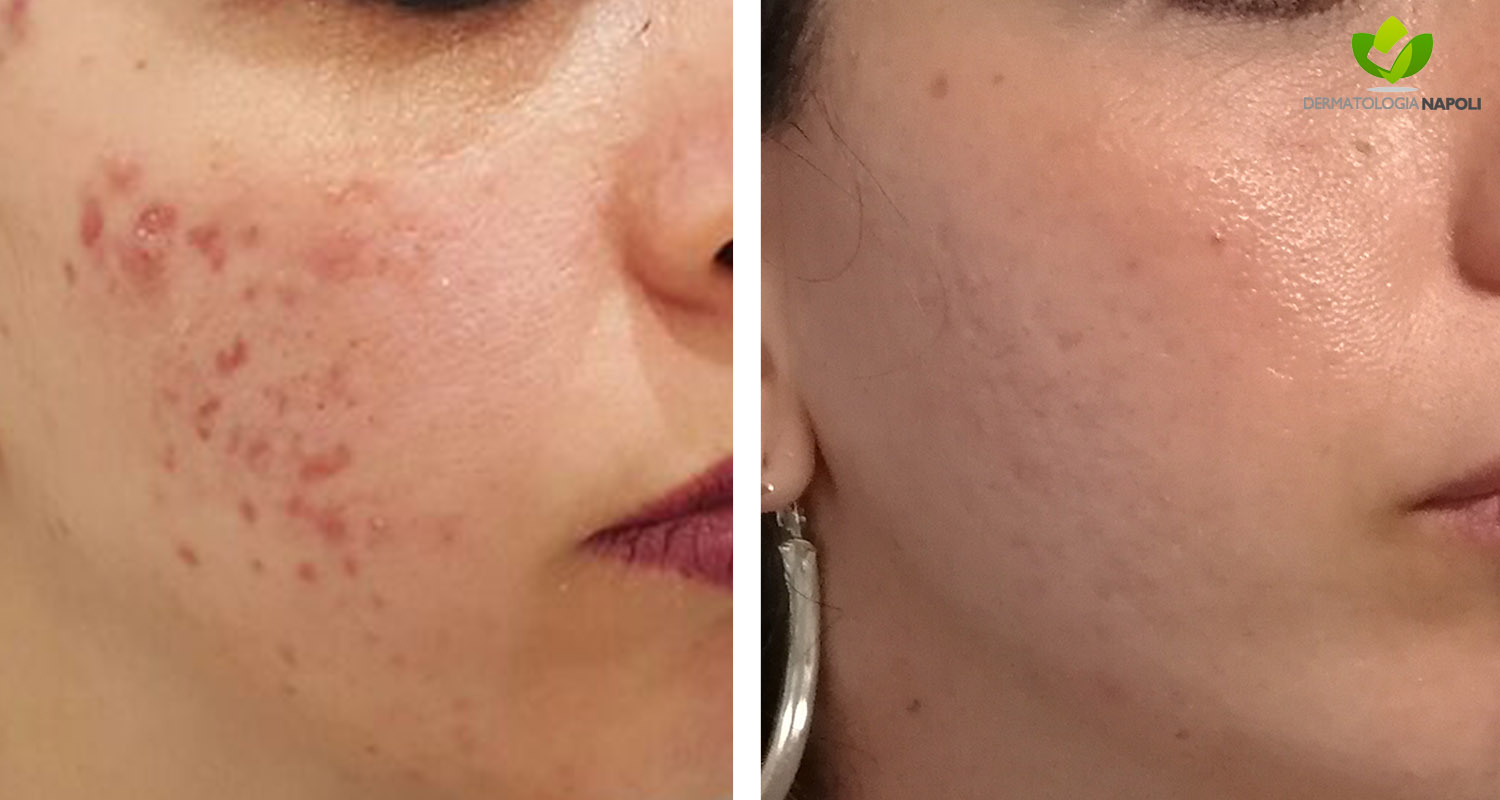
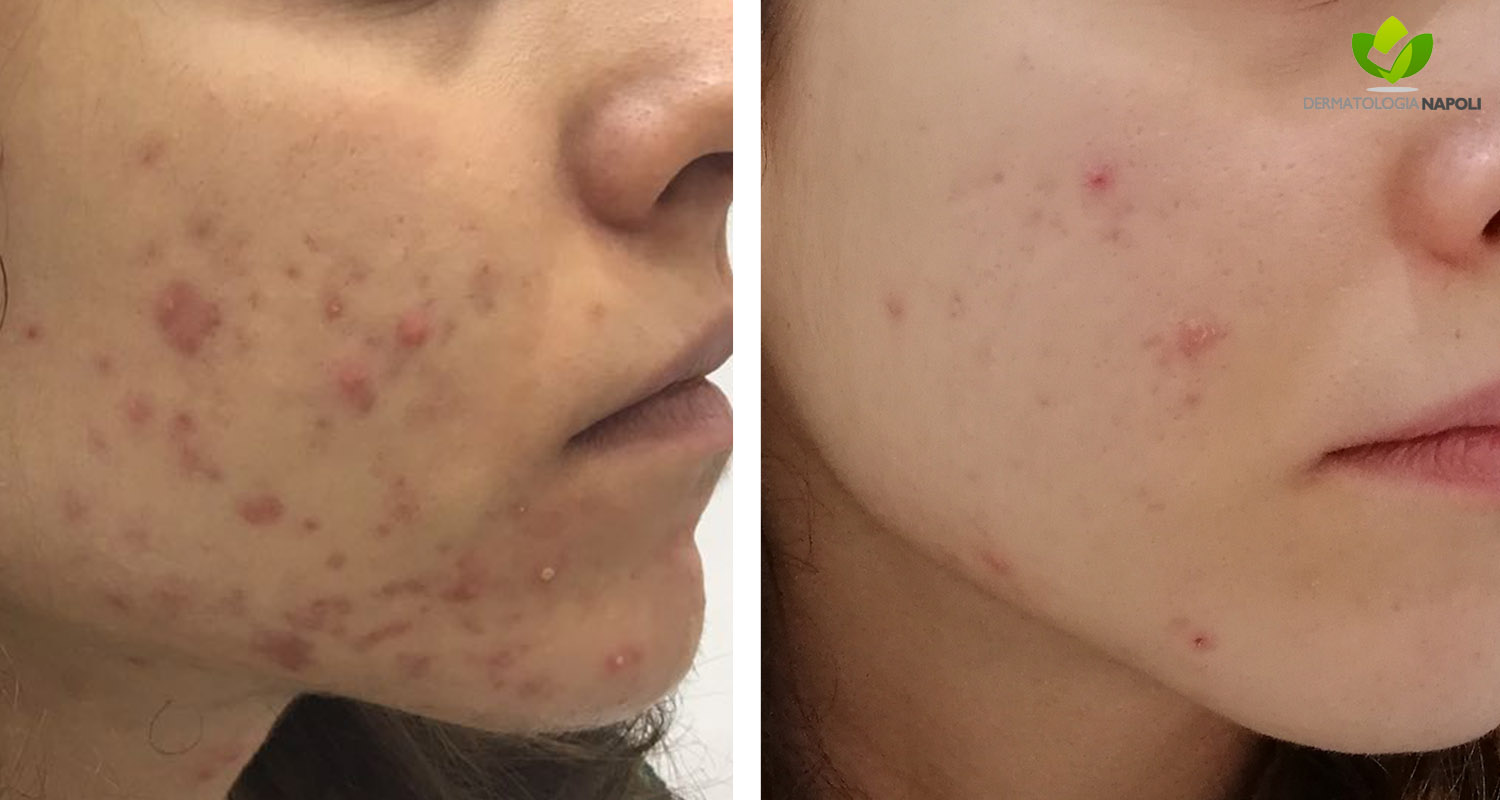
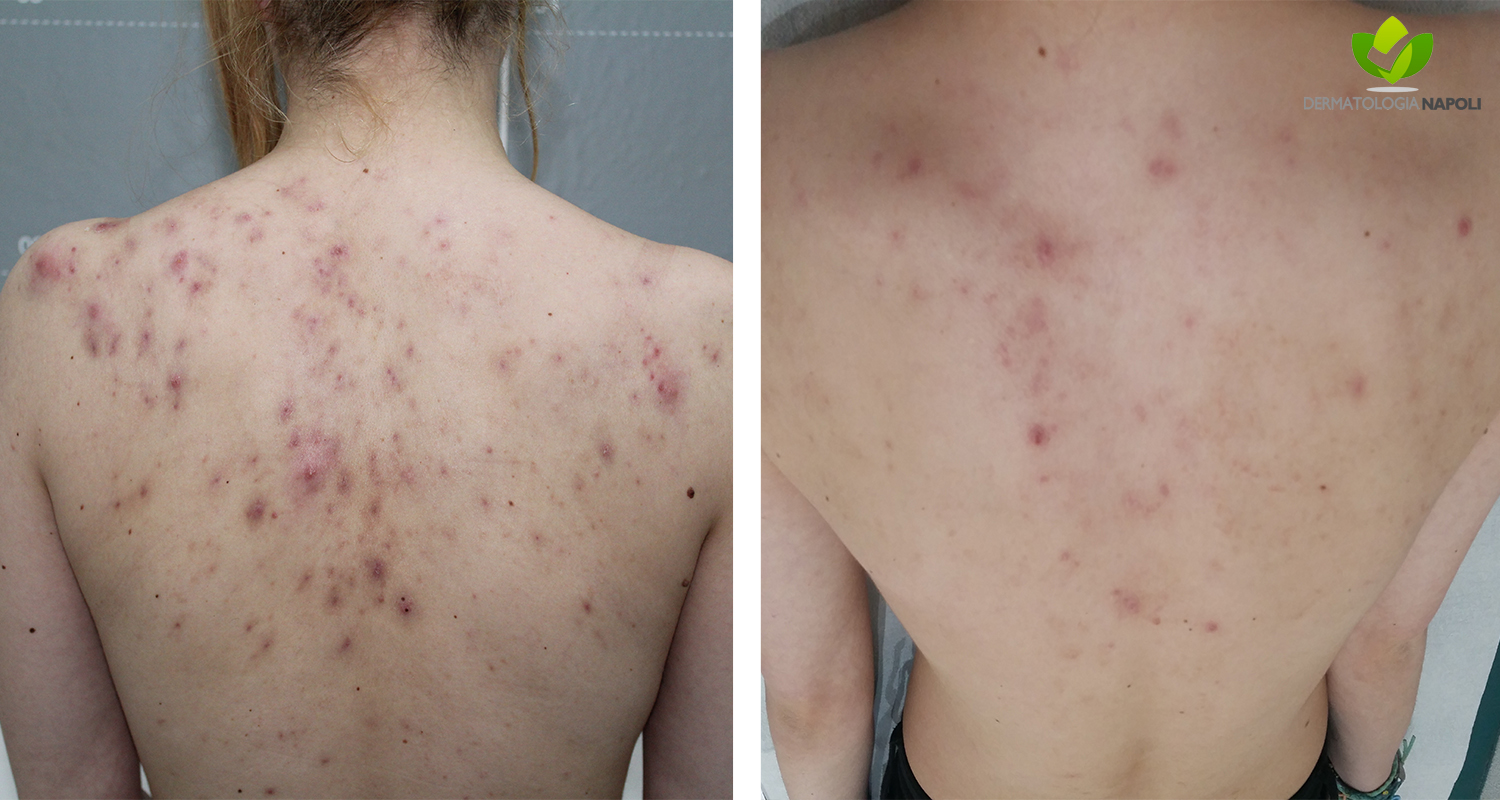
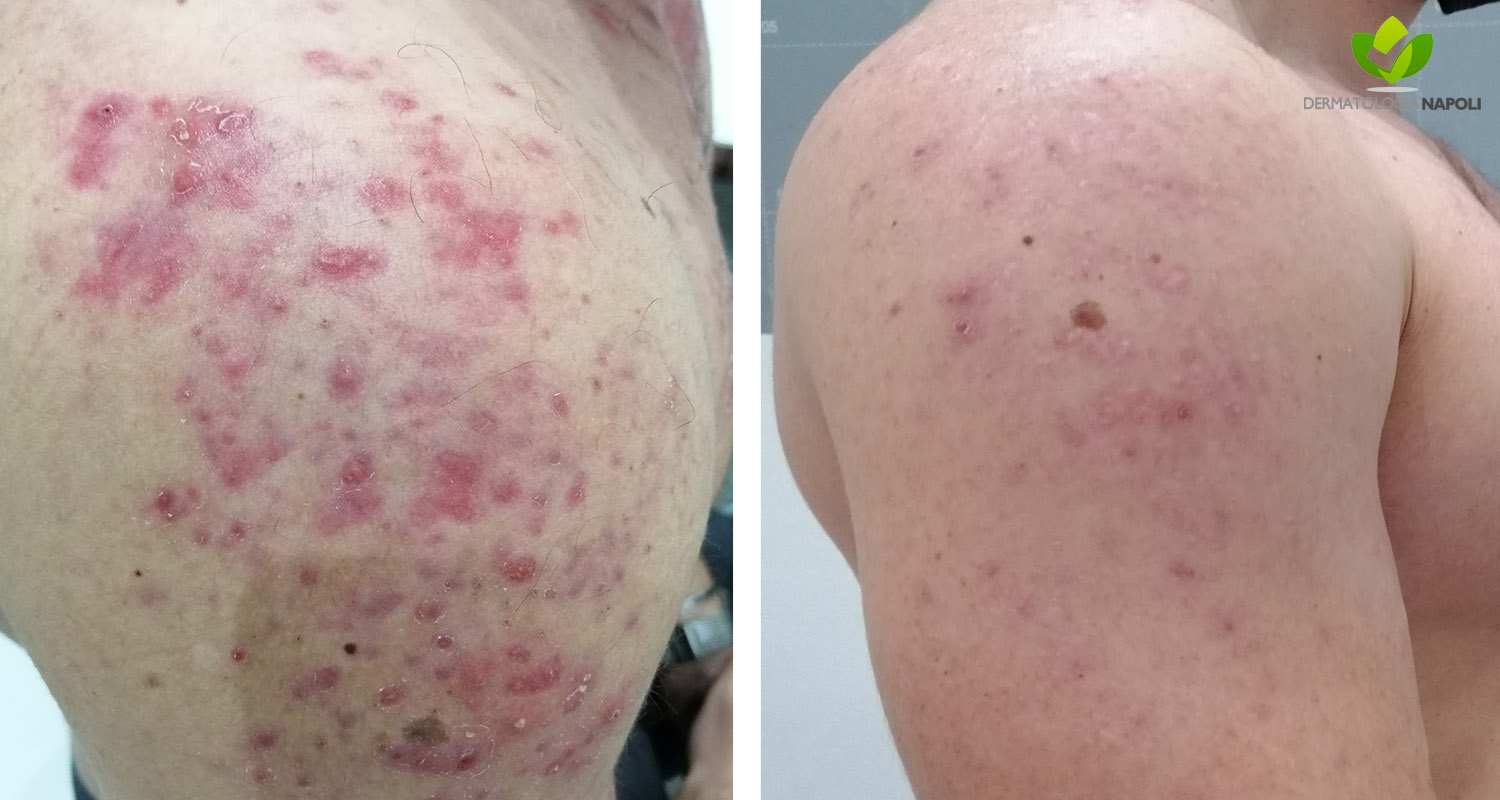
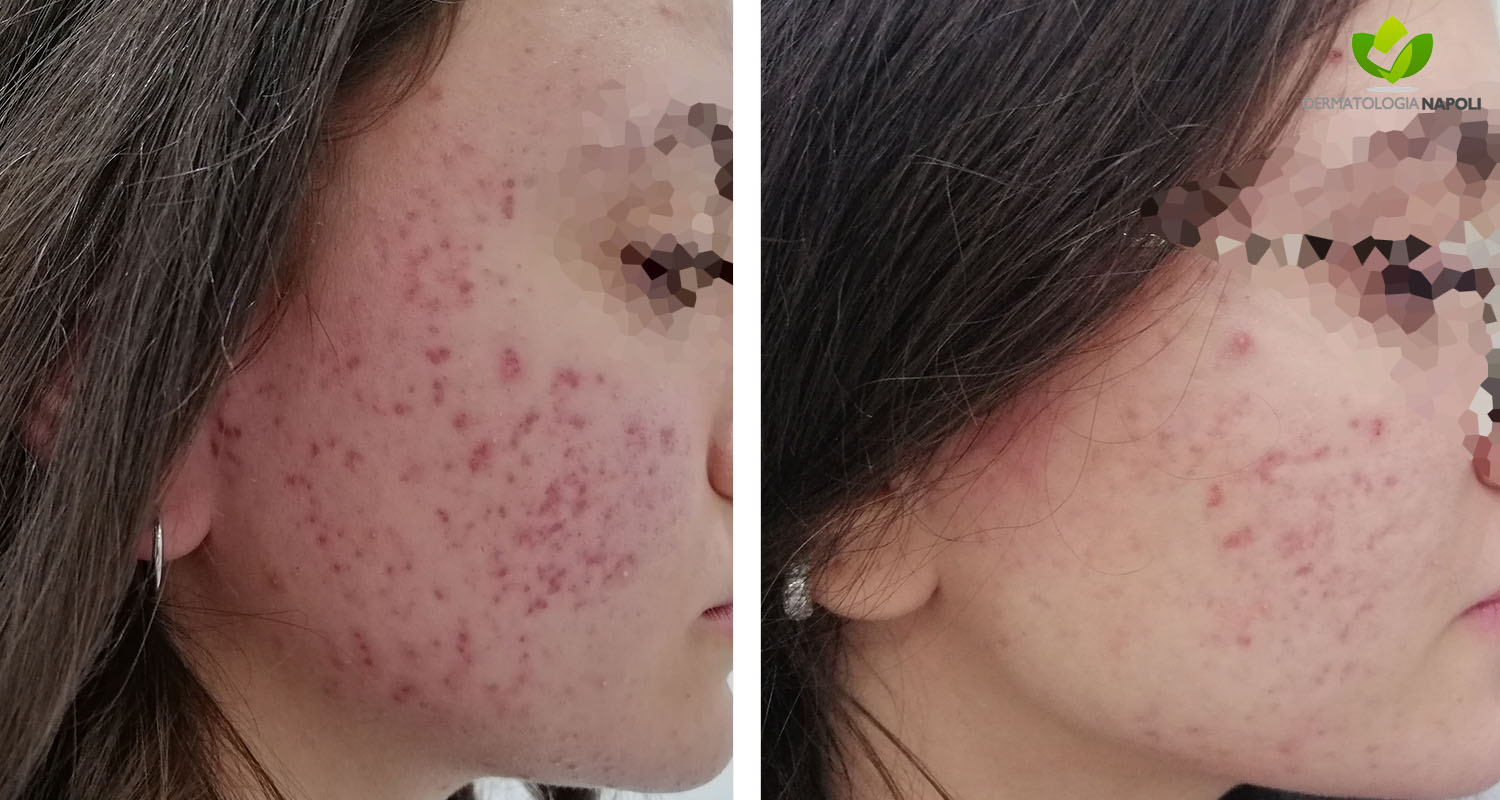
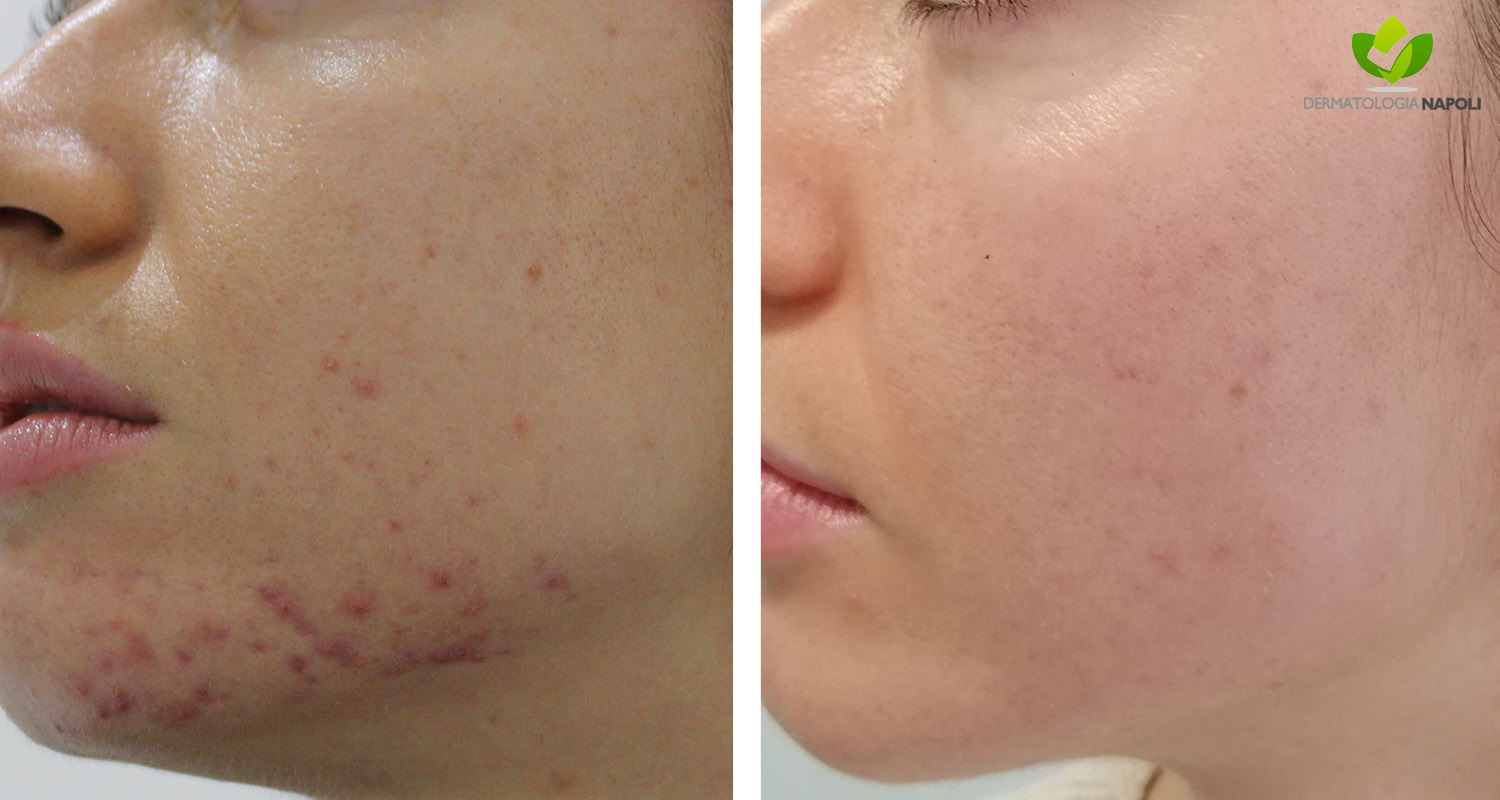
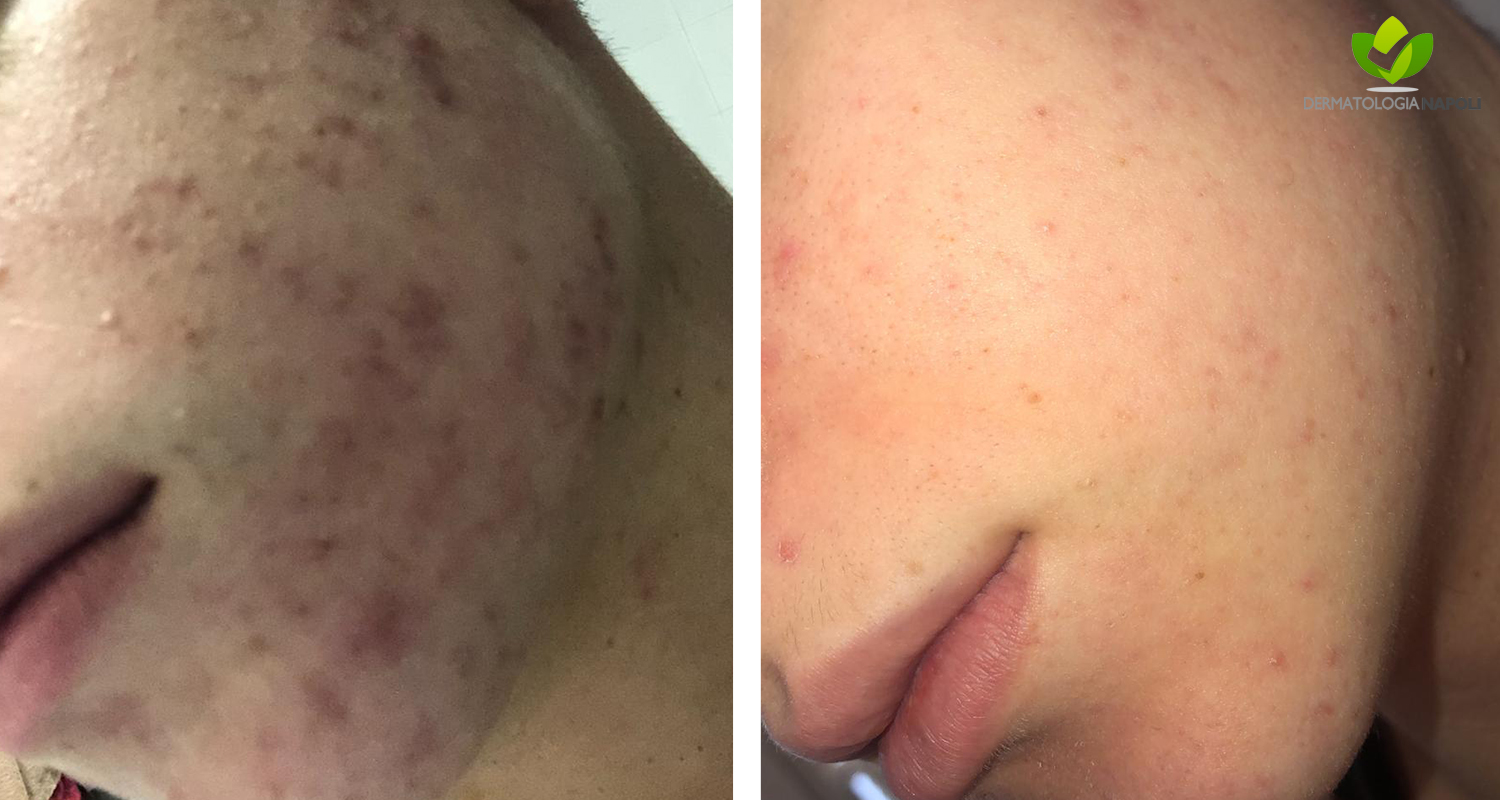
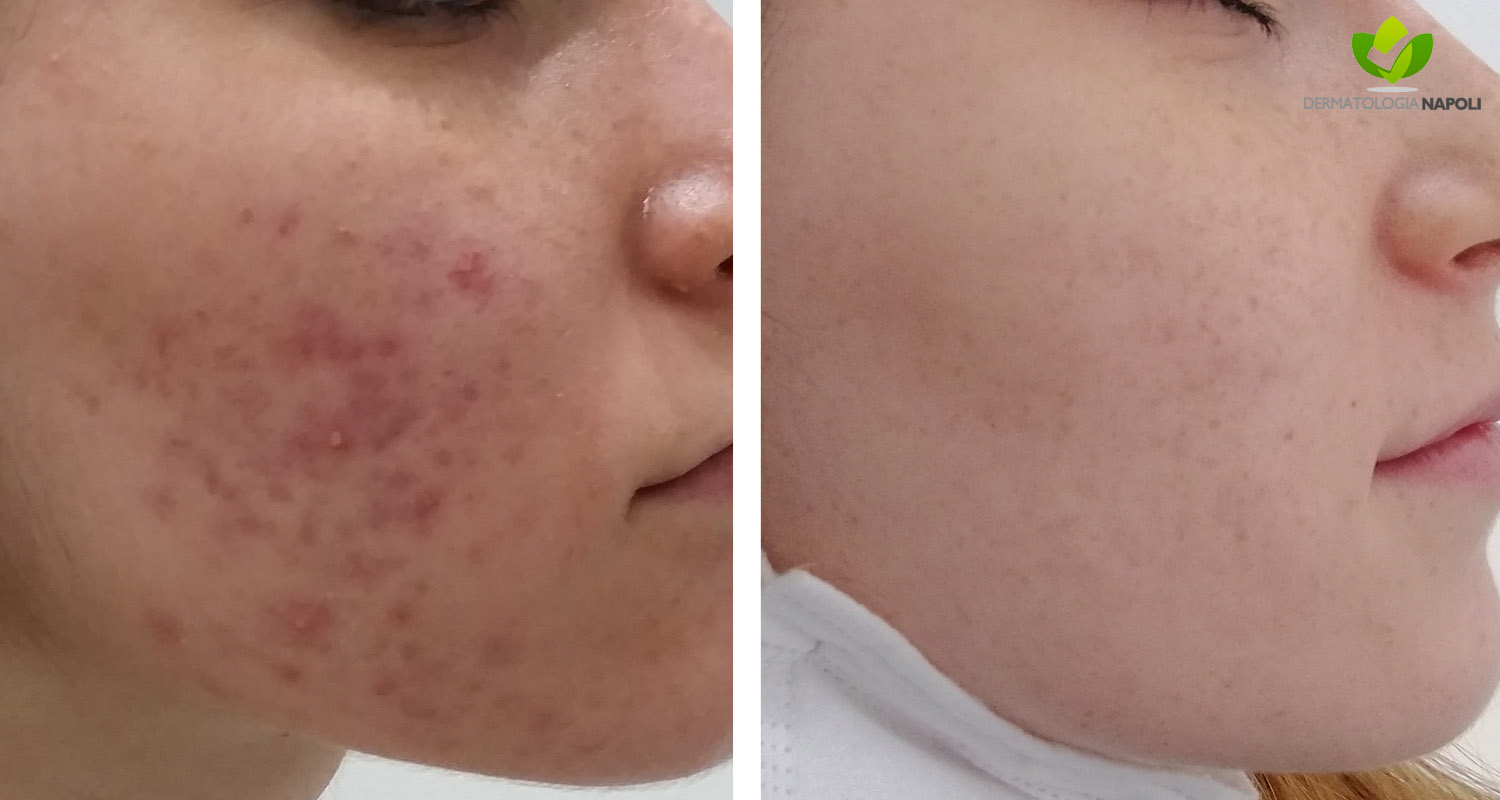
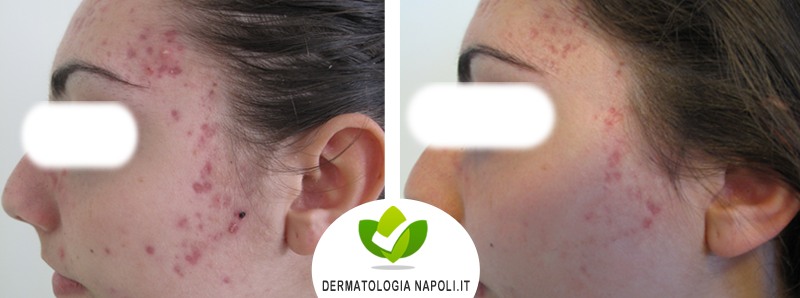
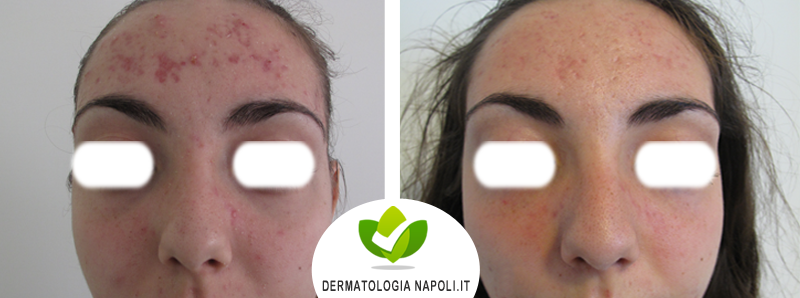
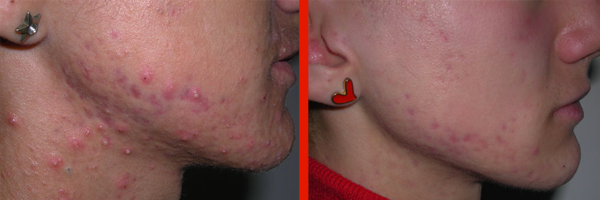
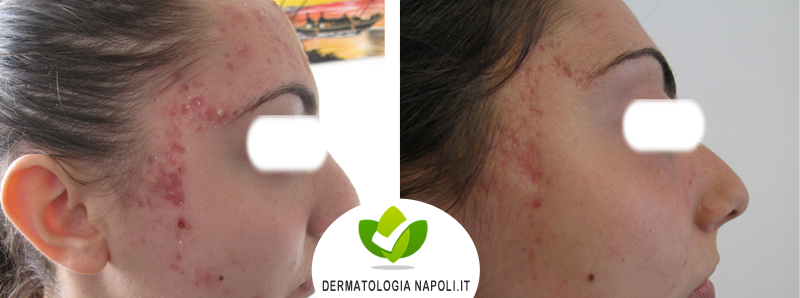
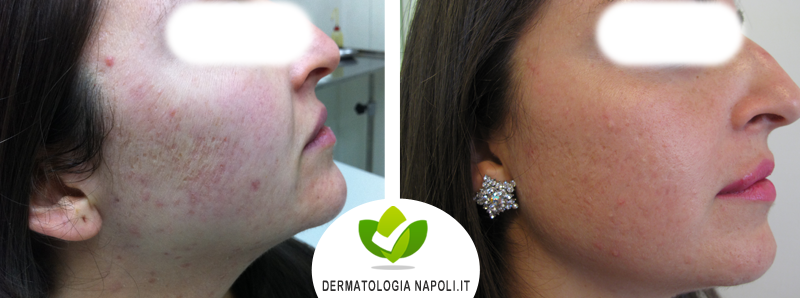
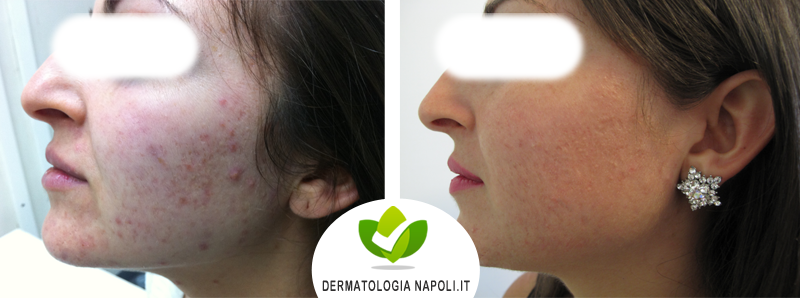
- Acne
- Capillari ed angiomi
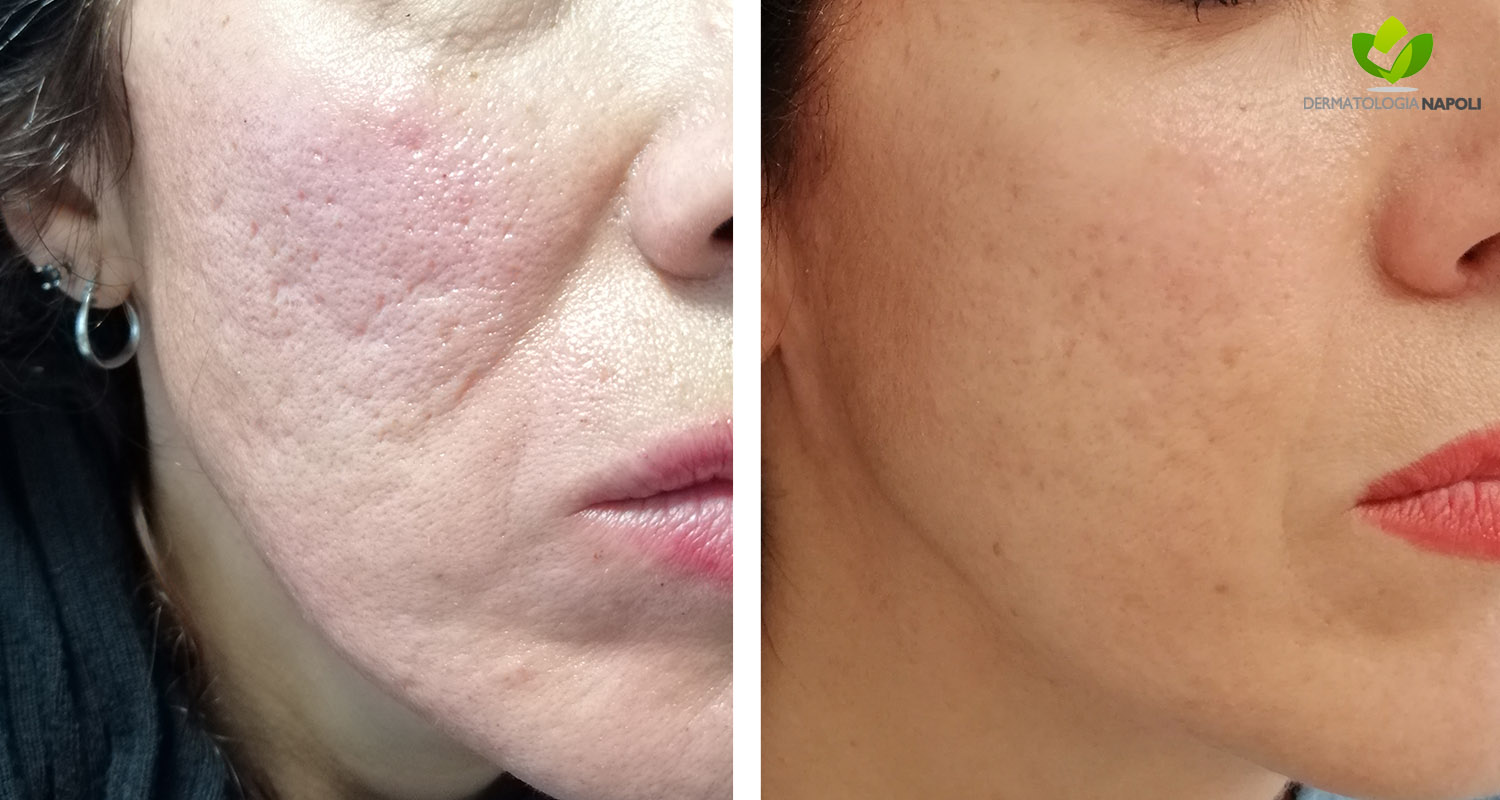
- Cicatrici acneiche, cheloidee e chirurgiche
- Cisti sebacee
- Crioterapia
- Dermatologia pediatrica
- Follicolite
- Fototerapia
- Malattie sessualmente trasmesse
- Nevi e melanoma
- Psoriasi
- Rosacea
- Smagliature
- Terapia fotodinamica
- Verruche
- Vitiligine
- Xantelasmi
- Medicina Estetica
- Carbossiterapia
- Tossina Botulinica – Botox
- Biostimolazione con acido ialuronico
- Cellulite ed adiposità localizzate
- Dermamelan maschera schiarente
- Dermaoxy
- Fillers con acido ialuronico
- Fotoringiovanimento
- Macchie cutanee
- Mesoterapia
- Needling
- Peeling chimici
- PRX-T33
- Terapia fotodinamica
- White peel maschera schiarente
- Yellow peel maschera schiarente
- Laser Terapia
- Dermatologia Chirurgica
- Contatti